ANATOMIA (*1)
INTRODUZIONE
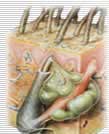
"La pelle o cute è un organo complesso che ricopre la superficie del corpo e lo separa dal mondo
esterno con cui lo mette in comunicazione in modo dinamico".
Se si asporta un frammento di pelle nel suo intero spessore, e lo si esamina,
dall'alto in basso risulta così formato:
1.epidermide o componente epiteliale di rivestimento, in superficie
2.derma o componente connettivale di nutrizione, in profondità
questi due strati, sono divisi tra loro da una sottile lamina, detta membrana basale;
il derma poggia su un cuscinetto di grasso detto
3.tessuto adiposo o sottocutaneo o ipoderma o pannicolo adiposo
Fanno parte della cute gli annessi:
- le ghiandole sudorali (producono il sudore)
- le ghiandole sebacee (producono il sebo)
- l'apparato pilifero (peli e capelli)
- le unghie
Alcuni dati
Non considerando il cuscinetto di grasso, il peso della pelle è di circa 2 kg e il suo spessore varia,
in relazione alle varie regioni del corpo, all'età e al sesso, da un millimetro e mezzo a tre o quattro;
in particolare l'epidermide, che è la parte meno spessa, risulta compresa tra 0,04 mm
(per esempio alla palpebra) a 1,5 mm (per es. al calcagno);
la superficie cutanea totale in un adulto è di circa due metri quadrati.
CARATTERISTICHE DI SUPERFICIE
Altre caratteristiche visibili della cute sono il colorito, le particolarità di superficie, lo stato
di benessere e nutrizione, il grado di elasticità e la presenza di sbocchi relativi alle ghiandole sudoripare,
che producono il sudore e gli sbocchi dei follicoli pilo-sebacei da cui emergono i peli del corpo e fuoriesce
il grasso di protezione superficiale.
a. colore
è dovuto alla presenza, nella pelle, di alcune sostanze colorate, dette pigmenti e rappresentate dalla
melanina, responsabile del colore bruno, e in minor misura dal carotene, che dà una sfumatura giallastra;
anche la circolazione sanguigna è importante e in particolare la presenza di emoglobina, che da' una
colorazione rossa.
L'insieme di tutte queste tonalità, come risultato, dà il colore della pelle che è condizionato da diversi fattori:
- fattori razziali
- fattori genetico-costituzionali
- fattori legati al sesso e all'età
- fattori legati al diverso spessore delle varie zone della pelle
In condizioni di invecchiamento si ha un alterazione di produzione e distribuzione dei pigmenti e della
vascolarizzazione cutanea e in più si ha l'accumulo di altri pigmenti che in condizioni normali non ci sono,
come le lipofuscine (pigmenti grassosi).
b. particolarità di superficie
La superficie della pelle non è uniforme, ma disomogenea e variabile da zona a zona per la
presenza di solchi, pieghe, rughe, depressioni puntiformi e creste.
- solchi
si dividono in superficiali e profondi; quelli superficiali sono tra loro paralleli e formano
delle figure spiraliformi o vorticose, che a livello dei polpastrelli sono peculiari di ogni
individuo (dermatoglifi). I solchi profondi formano una sorta di reticolo, come ad esempio a livello
dei palmi delle mani.
- pieghe
sono presenti nelle zone sottoposte ai movimenti articolari.
- rughe
si distinguono in fini (rugosità) e profonde (rughe vere e proprie) e in condizioni normali possono
essere secondarie alle espressioni mimiche del volto ; ovviamente si accentuano con l'invecchiamento.
- depressioni puntiformi o pori
sono evidenziabili meglio con una lente di ingrandimento, corrispondono allo sbocco
delle ghiandole sudoripare e dei follicoli pilo-sebacei.
- creste
sono rilevatezze lineari delimitate da due solchi paralleli e contigui.
c. stato di nutrizione
Rappresenta lo stato di benessere della pelle rilevato, visivamente e palpatoriamente, dallo stato di idratazione
del corneo, dal turgore e dal colorito del tessuto cutaneo e dallo spessore del sottocutaneo.
In età pediatrica, adolescenziale e giovanile, la cute e' liscia e morbida per la buona idratazione del
corneo assicurata dal film idrolipidico, è turgida per la ricchezza di acqua nel derma richiamata dai
glucosaminoglicani e il tessuto adiposo è ben rappresentato. Negli anziani, invece, la superficie
è spesso secca, il derma è piu duro per consistenza fibrosa e il sottocutaneo è di spessore ridotto.
d. elasticità
E' la proprietà della pelle a ritornare delle dimensioni normali e prontamente su se stessa, dopo
essere stata stirata e dopo che essa si è estesa; nell'invecchiamento tale proprietà viene in
parte persa a causa della flaccidità cutanea.
ISTOLOGIA (*1)
1. EPIDERMIDE
"Essa è un epitelio a più strati, che si rinnova continuamente, composto da diversi tipi di cellule,
come i cheratinociti che sono i principali, i melanociti e le cellule del langherans".
a. cheratinociti
così detti perche il loro scopo è produrre una proteina fibrosa detta cheratina attraverso un processo di
maturazione graduale, chiamato cheratinogenesi, che avviene dallo strato piu' basso verso l'alto,
in circa 28 giorni; la cheratina ha un compito essenziale nella funzione protettiva della cute; cio'
implica il succedersi di profonde modificazioni sia nella struttura che nella funzione di essi,
a tal punto da formare dei veri e propri strati sovrapposti, ognuno dei quali si presenta con una
propria morfologia ed ha una sua specifica funzione.
- strato basale o germinativo
così detto perchè le cellule poggiano sulla membrana basale e si moltiplicano attivamente, dopo di che subiscono
il processo di cheratinizzazione, trasformandosi in cellule cornee, ossia spostandosi in superficie muoiono,
diventando solo delle scagliette dure, che dopo aver finito la loro maturazione perdono coesione e si staccano.
Esse andando verso gli strati superiori rimpiazzano, quelle cellule ormai vecchie, prossime a morire e a essere
eliminate. "L' epidermide è il solo esempio dell'organismo in cui la morte cellulare ha una funzione, ossia quella
di barriera contro le aggressioni esterne" Le cellule basali sono, quindi, responsabili del rinnovo continuo
dell'epidermide, ma solo il 15% è coinvolto costantemente in questo processo essendo la restante percentuale di
cellule in fase di riposo o di quiescenza; esse intervengono nel caso in cui necessita una maggiore proliferazione
come succede nelle ferite, nelle stimolazioni irritative epidermiche, comprese quelle volute dal medico,
ai fini del ringiovanimento cutaneo; le cellule sono unite alla membrana basale tramite sistemi di ancoraggio
detti emidesmosomi, mentre tra di loro sono tenute insieme tramite strutture specializzate e molto forti dette
desmosomi.
- strato spinoso
così detto, perchè al suo livello le cellule prendono contatto tra loro mediante la formazione di ponti
che assomigliano a delle spine, che altro non sono che desmosomi particolari; è pluristratificato e molto
attivo dal punto di vista funzionale.
Nel citoplasma delle sue cellule, si trovano melanosomi, involucrina e corpi di Odland:
- melanosomi: corpi ricchi in melanina
- involucrina: proteina ricca in cistina precursore della cheratina
- corpi di Odland: organelli lamellari secretori, detti anche cheratinosomi.
Essi, pieni di glicoproteine, lipidi e enzimi idrolitici, si avvicinano alla membrana cellulare,
vi aderiscono e riversano il loro contenuto nello spazio intercelluare , a livello di confine tra
lo strato spinoso e granuloso.
- strato granuloso
a questo livello incomincia ad avere consistenza il processo di formazione della cheratina;
nel citoplasma dei cheratinociti, ci sono corpuscoli rotondeggianti o granuli di cheratoialina,
che è una grossa proteina ricca in istidina, da cui si formerà la cheratina del corneo.
- strato lucido
non in tutte le zone del corpo presente, ma solo nelle regioni palmo - plantari; qui le cellule
incominciano ad essere meno vitali, con citoplasma ripieno di materiale amorfo, rifrangente detto eleidina.
- strato corneo
è il più superficiale e si compone a sua volta di due fasce:
- il corneo compatto sottostante
- il corneo disgiunto (superficiale) formato da gruppi di cellule che stanno per sfaldarsi e abbandonare la pelle
i cheratinociti si dispongono in lamelle, sono privi di nucleo e sono ricchi di cheratina; la loro funzione
e' esclusivamente di protezione; lo spessore del corneo è diverso per sede; è notevole nelle regioni palmo-plantari,
minimo alle palpebre; in condizioni normali, la riproduzione cellulare nello strato profondo e la desquamazione in
quello superficiale sono in costante equilibrio; quest'ultimo tende a rompersi con il passare degli anni,
spostandosi a favore della desquamazione; per questo, al fine di invertire ciò è auspicabile andare a stimolare
la riproduzione basale con tutta una serie di mezzi che esamineremo nel capitolo della terapia dell'invecchiamento.
SPAZIO INTERCELLULARE
Lo spazio tra una cellula ed un altra nell'epidermide non è vuoto, ma è pieno di strutture e sostanze
che permettono le comunicazioni tra di esse e il passaggio transepidermico, specie di sostanze liposolubili.
Essenzialmente troviamo:
- glicoproteine
- lipidi
- sostanze ormonali
- enzimi idrolitici
- glicoproteine
sono formate da zuccheri e proteine e
grazie al contenuto in acido sialico formano il glicocalice, che oltre a contribuire alla coesione cellulare,
permette il passaggio di acqua, sali minerali e molecole nutritive; vedremo in seguito l'importanza dell'acido
sialico nella cura dell'invecchiamento
- lipidi
sono grassi provenienti dai corpi di Odland e li troviamo quindi negli strati medio-alti dell'epidermide e anche
tra i corneociti; si tratta di sfingolipidi (ceramidi e glucosil-ceramidi, costituiti da sfingomielina,
fosfotidilcolina e fosfatidiletanolamina)), così presenti oggi, in forma sintetica, in moltissime preparazioni
cosmetiche idratanti; ciò ha un senso perchè la loro funzione è contrastare la perdita di acqua e sali dalla
pelle e la penetrazione di sostanze idrosolubili; altri grassi presenti sono il colesterolo, i trigliceridi e
la sfingosina
- ormoni
sono costituiti da steroidi, ormoni adrenergici e fattori che stimolano la crescita delle cellule, attraverso
una loro azione sui recettori presenti sulla membrana dei cheratinociti
Processo di cheratinizzazione
La conoscenza del processo di cheratinizzazione, che consiste essenzialmente nella proliferazione
e differenzazione delle cellule epidermiche, è indispensabile per comprendere meglio alcuni fenomeni che
stanno alla base dell'invecchiamento dell'epidermide.
L'attività mitotica (divisione e proliferazione) delle cellule dello strato germinativo è regolata da:
- fattore dermico specifico
secondo cui ci vuole proprio il derma di quella regione per avere la differenziazione dell'epidermide di quella zona
- fattore di proliferazione epidermica
- influssi ormonali
- vitamina A o retinolo
si sa che una sua riduzione può dare metaplasia degli epiteli secretori e delle mucose; un suo derivato
è l'acido retinoico che aumenta la desquamazione epidermica con riduzione del corneo per aumento delle mitosi
e minore coesione intercellulare (si riducono i corpi di Odland)
- caloni
che sono sostanze simil-ormonali (glicoproteine) ad effetto inibente la replicazione prodotta dai
cheratinociti basali e soprabasali. Quando c'e' un trauma, vengono liberate sostanze inibenti essi, per
cui viene sbloccato un processo di superproliferazione cellulare che dà l'avvio alla cicatrizzazione.
- idrocortisone
accelera la cheratinizzazione e riduce la proliferazione perche inibisce le mitosi e la sintesi
di RNA messaggero e riduce il corneo
- alfa-idrossi-acidi
acido glicolico, glicuronico e lattico: sembrano esercitare un controllo sulla cheratinizzazione
- altre sostanze come le beta-adrenergiche inibirebbero le mitosi e gli estrogeni
stimolano la moltiplicazione cellulare agendo direttamente a livello del nucleo
b. melanociti
Rappresentano, per importanza, il secondo tipo di cellule epidermiche. Si trovano per lo più negli strati bassi
dell'epidermide, nello strato germinativo, tra i cheratinociti, e la loro funzione è quella di produrre melanina,
ossia il pigmento responsabile del colorito brunastro della pelle, così tanto importante nel proteggere la
pelle dagli effetti negativi dei raggi solari (fotoaging); tale protezione si estrinseca con il passaggio
della melanina, dai melanociti ai cheratinociti, dove il pigmento si dispone vicino al nucleo contenente il
materiale genetico.Tracce di melanina si trovano pure tra la cheratina del corneo e a livello di tutta l'epidermide.
c. cellule di langherans
Sono cellule mobili, che fanno parte del sistema di difesa immunologico della pelle nei confronti degli agenti
nocivi provenienti dal mondo esterno.
L'epidermide è priva di vasi sanguigni e di nervi e le sostanze nutritive sono ad essa fornite dai capillari dermici.
Superficie epidermica
è costituita dalla parte superiore del corneo e da un film o pellicola idrolipidica, per cui le sue componenti
sono varie:
- componente acquosa, prodotta dalle gh.sudoripare
- componente lipidica, di cui una quota è prodotta dai cheratinociti tramite i corpi di odland e una parte è prodotta dalla secrezione sebacea
- componente costituita dalla desquamazione cornea
Il film idrolipidico
e' uno strato invisibile a reazione lievemente acida (Ph : 5,5) a causa della presenza di acido lattico del
sudore e degli acidi grassi sebacei; il Ph è più alcalino alle pieghe e spazi interdigitali.
Le sue funzioni sono di tampone contro le aggressioni alcaline, di idratazione della pelle e antimicrobica.
2. GIUNZIONE DERMOEPIDERMICA (membrana basale)
E' una membranella che separa l'epidermide dal derma, ad andamento ondulato per la presenza di estroflessioni
del derma su cui essa si poggia, dette papille dermiche alternate a introflessioni epidermiche detti zaffi
interpapillari; questa disposizione di passaggio tra i due strati ha motivo d'essere ai fini di una maggiore
superficie di scambio tra essi, essendo la giunzione una struttura dinamicamente funzionale a tal punto che
rinvenire all'esame microscopico di una biopsia cutanea un andamento lineare e appiattito della membrana è quasi
certamente segno di invecchiamento cutaneo o quanto meno di sofferenza della pelle. La membrana basale unisce
l'epidermide al derma, guida il processo di riparazione in caso di disepitelizzazione e impedisce il passaggio
di molecole di grosso peso.
3. DERMA
E' la componente connettivale della pelle, costituita da cellule e fibre immerse in un tessuto intercellulare
detto sostanza fondamentale, sottoforma di un gel molto vischioso, in cui decorrono vasi, nervi e in cui
alloggiano gli annessi pilo-sebacei e sudoripare ; il suo spessore varia da 1 mm (per es. al cuoio capelluto
a 4 mm (per esempio al dorso).
Dall'alto in basso, esso si può dividere in tre fasce, che si differenziano per la diversa presenza
di cellule, fibre e piccoli vasi:
- derma superficiale o papillare
ricco di cellule e vasi, con fibre sottili e poco rappresentate; esso forma il connettivo di sostegno
delle papille dermiche dove avvengono gli scambi nutritivi con l'epidermide, attraverso la membrana basale.
- derma medio
a caratteristiche intermedie
- derma profondo o reticolare
perchè ricco in fibre molto spesse e formanti fasci orientati in modo tridimensionale, con funzione di sostegno.
cellule del derma
Distinguiamo le cellule fisse, come i fibroblasti, i mastociti, gli istiociti o macrofagi, cellule adipose e
le cellule mobili provenienti dal sangue, come plasmacellule e globuli bianchi.
- Fibroblasto
rappresenta il tipo cellulare più numeroso e importante del derma, in quanto ha la funzione di produrre le strutture
fibrose e quindi il collagene e i componenti macromolecolari della sostanza fondamentale
(complessi proteico-mucopolisaccaridici e glicoproteine); essi in diverse condizioni, come
nelle fasi di crescita del tessuto connettivo, nel corso del processo di guarigione delle ferite,
se stimolati in laboratorio con sostanze particolari applicate a forti concentrazioni sulla pelle (alfaidrossiacidi),
diventano cellule molto attive, si dividono ripetutamente e sintetizzano i quattro tipi fondamentali di
macromolecole costituenti della sostanza fondamentale ed esattamente;
- collageni
- l'elastina
- i glicosaminoglicani
- le glicoproteine strutturali
Queste strutture e le loro relative interazioni molecolari determinano i livelli di elasticità e tonicità
cutanea, modulando con diversi meccanismi d'azione il processo di riparazione tissutale.
- Mastocita
è una cellula contenente sostanze attive sulla muscolatura dei vasi come l'istamina, responsabile principale
delle reazioni allergiche nonchè sostanze interferenti nel processo di coagulazione del sangue come l'eparina;
quindi le funzioni del mastocita sono molteplici, le piu' importanti delle quali sono la mediazione delle
reazioni immunologiche, allergiche e infiammatorie.
- Istiocita o macrofago
essi svolgono un ruolo fondamentale nei processi di difesa, consistente essenzialmente nel recarsi nel
luogo aggredito da una sostanza esterna che può essere per esempio un batterio o una cellula ormai morta,
di avvicinarsi ad essa e distruggerla tramite gli enzimi litici, dopo averla "mangiata" o fagocitata.
- Cellule di derivazione ematica
globuli bianchi, come linfociti, granulociti neutrofili e monociti, accorrono nel derma, in sua difesa,
nel caso quest'ultimo sia danneggiato con formazione di un processo infiammatorio.
Fibre del derma
Costituiscono l'impalcatura di sostegno del derma e ne garantiscono la resistenza alle tensioni
e trazioni e l'elasticità:
- Fibre collagene
- Fibre elastiche
- Fibre reticolari
Fibre collagene
Le fibre collagene sono di gran lunga la categoria di fibre più abbondanti, rappresentando circa, il 75%
del peso secco del derma; dal punto di vista biochimico sono costituite da collagene, che e' una proteina
fibrosa la cui sintesi inizia nei fibroblasti e si completa fuori di essi, nelle matrice intercellulare.
La molecola di collagene è formata da unità proteiche semplici dette tropocollagene, organizzate in tre catene
di aminoacidi, che formano una spirale tripla a forma di corda; ciò conferisce rigidità e robustezza alle fibre
collagene, responsabili della funzione di sostegno e tenuta del derma; Gli aminoacidi sono rappresentati dalla
glicina in massima parte, poi da prolina ed idrossiprolina; in discreta quantità troviamo l'idrossilisina a cui
si legano alcuni tipi di zuccheri, come il galattosio, i quali a loro volta tengono unite tra loro le tre catene
polipeptidiche.
Nel processo di formazione delle fibre collagene, le unità elementari si associano tra loro negli spazi
intercellulari a formare strutture filamentose via via più complesse dette microfibrille e fibrille, le quali
si organizzano in un fine reticolo tridimensionale e prendono il nome di fibre reticolari.
Per assemblaggio di più fasci di fibrille, si formano le vere e proprie fibre collagene, che decorrono
parallelamente alla superficie cutanea, intersecandositra loro ad angolo retto.
Il collagene rappresenta una proteina inerte ma caratterizzata da un turnover continuo. L'organizzazione fibrosa
delle proteine dermiche e il tipo di interazioni molecolari, determina le proprietà biomeccaniche (elasticità,
resistenza) della cute.
La biosintesi delle proteine fibrose del derma è supportata da due aminoacidi, la lisina e la prolina, che
rientrano tra gli elementi costitutivi del collagene e dell'elastina.
Degradazione del collagene
Proteasi aspecifiche trasformano il collagene poilmerico in monomerico, la cui degradazione è dovuto a all'azione
di una specifica collagenasi; poi i frammenti collagenici vengono degradati a livello lisosomiale da proteasi
specifiche dette catepsine, dopo essere stati fagocitati dai macrofagi.
Abbiamo diversi tipi di collagene:
- tipo I: è il più rappresentato nel derma ed è strutturato in grossi fasci di fibrille
- tipo II: si trova nella cartilagine ialina
- tipo III: si trova nel derma , in quantità minore rispetto al collagene di tipo I, ma anche nelle arterie, nei polmoni e nei tessuti fetali; è strutturato in esili fibrille come quelle reticolari
- tipo IV: si trova nelle membrane basali
Con l'età però il collagene subirà delle modificazioni sia qualitative (strutturali e fisiche, per cui le fibre
diventano meno estensibili e quindi insolubili) che quantitative
(diminuzione della sua presenza numerica ma aumento della grandezza o ispessimento di ogni fibra)
condizionando una riduzione di elasticità cutanea.
Fibre reticolari
Altro non sono che strutture sintetizzate nei primi stadi o momenti
del complesso processo di formazione delle fibre collagene.
Fibre elastiche
Sono scarse nel derma, rappresentando appena il 4% delle sue proteine; sono più numerose nei distretti corporei
dove è più necessaria la loro presenza come nelle arterie, ligamenti; esse non decorrono in fasci come le
collagene, ma isolate, si ramificano e si intersecano formando un reticolo tridimensionale attraverso tutto
lo spessore del derma; sono più grosse delle collagene, sono formate da una proteina strutturale detta elastina,
che ha meno idrossiprolina e più valina rispetto alle collagene; contengono inoltre un aminoacido che non
compare nel collagene, che è la desmosina, derivante dalla lisina; contiene pure glicina e alanina.
Le fibre elastiche sono così chiamate perché sono le maggiori responsabili delle proprieta' elastiche della pelle;
essa infatti non e' rigida ma e' deformabile; può cioè modificare la propria forma per azione di una forza
meccanica e ritornare alle condizioni primitive quando cessa lo stimolo. Nei soggetti giovani la cute si trova
fisiologicamente in condizioni di moderata tensione elastica, che si distribuisce secondo linee particolari
dette di langer; negli anziani l'elasticità è minore; il tessuto elastico è costituito da elastina e da
glicoproteina microfibrillare, che funge da impalcatura di sostegno per l'elastina; essa diminuisce con l'età.
Sostanza fondamentale intercellulare
E' un materiale simile ad un gel vischioso che riempie gli spazi tra le fibre e le cellule e comprende
un liquido interstiziale e una matrice amorfa, che è una specie di gelatina, composta essenzialmente
da mucopolisaccaridi e glicoproteine.
Mucopolisaccaridi
recentemente indicati con il nome di glucosaminoglicani, sono sostanze complesse formate da lunghe catene
di zuccheri o esosamine (glucosamina o galattosamina), alternate ad acidi ironici (glucuronico o iduronico)
a cui sono legate delle molecole di proteine, la cui proprietà principale è quella di resistere alle forze
di compressione agenti sul derma ; non meno importante è la capacità di essi a legare e trattenere acqua e quindi
di idratare il derma e renderlo turgido; ciò è di particolare importanza, in quanto attraverso l'acqua,vengono
trasportati nutrienti, sali minerali ed ossigeno dai capillari alle cellule ed anidride carbonica e prodotti
di scarto dalle cellule ai capillari. Altre funzioni, oltre a quella di mantenere l'equilibrio idro-salino,
sono quelle di connettere e sostenere, ossia di supporto meccanico per le varie componenti del derma;
i mucopolisaccaridi intervengono, infine, nella differenzazione, crescita e migrazione cellulare.
I glucosaminoglicani
costituiscono circa lo 0,1-0,3% del peso secco del derma e sono rappresentati principalmente da
1. acido ialuronico (70 %)
2.dermatan-solfato
3.condroitin solfato ed eparan-solfato;
ACIDO IALURONICO
L'acido ialuronico è una molecola fortemente idrofila ossia capace di legare acqua ed essendo estraibile facilmente,
la troviamo incorporata in numerose formulazioni cosmetiche, cosmeceutiche e filler, nonché in topici idratanti
e favorenti il processo di cicatrizzazione in caso di ferite cutanee; nel processo di invecchiamento si ha una
notevole diminuzione del contenuto di tutte queste sostanze, specie di ac. ialuronico, oltre che una notevole
riduzione di acqua ad esse collegata.
L'acido ialuronico viene sintetizzato a livello degli istiociti e dei fibroblasti ed è costituito da una sequenza
ripetitiva di unità disaccaridiche (zuccheri) costituite da acido glucuronico ed N-Acetil-glucosamina, che legate
tra loro da legami glicosidici, formano lunghe catene. Spazialmente l'acido ialuronico, in soluzioni diluite,
si configura ad elica con i gruppi carbossilici disposti verso l'esterno e sono essi che legano l'acqua; un
grammo di acido ialuronico può legare fino a 3 litri di acqua. Per cui esso dà turgore, idratazione ed elasicità
alla pelle. La sua polimerizzazione e idrofilia è alla base delle proprietà biomeccaniche della pelle, di cui
l'elasticità è una delle componenti. L'acido ialuronico contribuisce all'elasticità cutanea anche in modo diretto
limitando la conversione del collagene da solubile (estensibile) ad insolubile(rigido),caratterizzato da una maggiore
rigidità. In ultima analisi esso rappresenta un fattore lubrificante in grado di favorire lo scorrimento della
componente fibrosa. Poi è direttamente coinvolto nei processi di riparazione tissutale poiché regola le diverse
fasi del processo riparativo. L'acido ialuronico gioca un ruolo fondamentale nel caratterizzare le interazioni
tra cellule e matrice, la mobilità cellulare e l'organizzazione della stessa matrice extracellulare; durante
il processo riparativo l'acido jaluronico interviene direttamente nello stimolare, specie nella fase precoce,
la proliferazione fibroblastica, si lega alla fibrina del coagulo e lo stabilizza e regola la migrazione
(chemiotassi) delle cellule infiammatorie e stimola l'attività fagocitaria dei polimorfonucleati.
I livelli di acido ialuronico aumentano precocemente durante la prima fase di riparazione tissutale per poi diminuire
in 10° giornata. Anche nel processo di riparazione tissutale l'acido ialuronico ha una stretta correlazione con
le fibre collageniche influenzandone l'aggregazione e l'orientamento e poi favorisce il processo di neoangiogenesi.
Interviene quindi sulle fasi che connotano il processo di riparazione tissutale, sia nella fase coagulativa,
infiammatoria che fibroblastica ed in ultima analisi riduce i tempi necessari alla riparazione tissutale
(connettivina). L'acido ialuronico ha una emivita di circa 5 gg ed è degradato dalla ialuronidasi.
Infine costituisce la componente più importante della sostanza amorfa dermica , sia quantitativamente che
qualitativamente e interagisce con le altre componenti strutturali del derma, particolarmente quelle
fibrose verso cui esplica un marcato effetto lubrificante Le fibre collagene, senza l'acido ialuronico
conferirebbero piu' rigidità alla pelle.
Glicoproteine
anch'esse sono costituite da proteine e zuccheri, però varia il rapporto quantitativo tra queste due componenti;
le proteine prevalgono sui glicidi e quest'ultimi sono ricchi in acido sialico, sostanza che e' contenuta
in molti cosmetici anti-invecchiamento.
Fibronectina
E' una glicoproteina globulare composta da due unità molecolari, una di natura oligosaccaridica
(composta di zuccheri come la glucosamina, il mannosio, il galattosio, l'acido sialico) legata mediante un ponte
disolfuro ad unità di natura proteica. Esistono due diversi tipi di fibronectina , una plasmatica e l'altra cellulare.
Le sue funzioni sono molto importanti poichè la fibronectina solubile o ematica interviene nei processi di
riparazione tissutale, servendo come base per i fibroblasti che si allineano lungo il suo asse e per
la deposizione di collagene, mentre quella cellulare influenza le proprietà viscolestiche della pelle,
in quanto è in grado di interconnettere la componente cellulare, fibrosa ed amorfa del derma.
Si contrae o si allunga se sottoposta a stimolo deformante. Essa varia la sua conformazione al variare del Ph;
a ph basico a alto si espande, a ph neutro o acido si ritrarae compattandosi.
Liquido interstiziale
E' un liquido, in condizioni normali, legato ai glucosaminoglicani; se fosse fluido libero avremmo l'edema o
una flogosi; la matrice amorfa ed i liquidi interstiziali sono dunque intimamente associati e
l'interazione molecolare tra queste due componenti costituisce la base della funzione trofica del derma.
4. TESSUTO SOTTOCUTANEO
E' uno strato fibro-adiposo interposto fra la cute e la fascia aponeurotica, composto da lobuli di grasso
delimitati da setti di fibre collagene ed elastiche di derivazione dermica, in cui decorrono vasi sanguigni,
linfatici che poi si diramano all'interno dei lobuli, cellule dermiche e cellule del sistema di difesa;
quest'ultimi sono formati da raggruppamenti di cellule piene di grasso dette lipociti, su cui influiscono
svariate sostanze ormonali come l'insulina, tiroxina, ormoni surrenali, adrenalina ecc.; lo spessore del
pannicolo adiposo varia a seconda del sesso, età, stato di nutrizione, razza, fattori costituzionali ed endocrini.
COMPONENTE GHIANDOLARE DELLA CUTE
Ghiandole sudoripare
Si tratta di strutture composte da un corpo deputato alla produzione del sudore e che si trova nel derma e di
un piccolo canale, che attraverso l'epidermide, convoglia e riversa il sudore sulla superficie cutanea; il
sudore in condizioni normali è composto per lo più da acqua, in cui sono presenti in piccole quantità sali
minerali ( sodio, potassio, calcio, magnesio, rame e ferro in tracce) e zuccheri
(glucosio, mucopolisaccaridi e sialomucine), prodotti di scarto cellulare (urea,ammoniaca,acido urico)
aminoacidi, vitamine, idrosolubili (C e B), alfaidrossiacidi (piruvico e lattico);
in condizioni particolari, nel sudore troviamo molecole di farmaci, coloranti, alcol.
Ghiandole sebacee
Sono gh. tubuloacinose ramificate (multilobate) site nel derma medio e annesse quasi sempre al follicolo
pilifero, con rapporto praticamente inverso circa la grandezza, a secrezione olocrina , in quanto lo
stessa cellula si trasforma in sebo che viene versato nel lume follicolare o direttamente sulla cute se
il follicolo non c'è, come nelle zone calve. Sono attive già a 13-15 settimane di vita fetale, essendo
responsabili della produzione della vernice caseosa simil-sebo che ha già alcune attività enzimatiche
tipiche dell'adulto come la succino-deidrogenasi e la citocromo-ossidasi; alla nascita' continua lo loro attività
fino al primo mese, perchè ancora stimolate dagli androgeni materni; quindi cessa per poi riprendere alla pubertà,
allorquando si mette in funzione l'apparato endocrino sessuale, continuando fino ai 40-45 anni circa.
A queste due epoche della vita corrispondono i quadri clinici della dermatite seborroica.
La distribuzione è variabile, per un numero totale di 2-5 milioni; massima (da 400 a 900 per cm quadrato) a livello
delle zone seborroiche (fronte,naso,mento, guance, solchi naso-genieni, cuoio capelluto, zone mediotoraciche
anteriori e posteriori.
Non ci sono gh. Sebacee a livello palmo-plantare.
Sedi in cui esse sono indipendenti dal follicolo pilifero:
- zone di passaggio tra cute e mucose
(angoli e bordi della bocca, prepuzio, glande, piccole labbra, ano, capezzolo, areola)
- palpebre (gh. del meibonio)
- condotto uditivo esterno (gh. ceruminose)
Composizione del sebo
- acidi grassi liberi: 17-18%
- trigliceridi: 42-43%
- squalene (precursore del colesterolo): 11-12%
- cere: 24%
- esteri degli steroli e colesterolo: 3-4%
- altri componenti non ben determinati, tra cui paraffina: 0,1-1,6%
Film idrolipidico cutaneo
ha una funzione protettiva sulla cute ed è costituito dal sebo prodotto
dalle ghiandole sebacee, dai lipidi di origine epidermica, dal sudore e
dallacqua transepidermica.
Dott. Valerio Cirfera
Specialista in Dermatologia e Venereologia a Lecce
Perfezionato in Valutazione del Danno alla Persona in Medicina Legale e delle Assicurazioni
Bibliografia essenziale
Trattato di Dermatologia - diretto da F. Serri -- Piccin
|